ใน การปลูกถ่ายไขกระดูก ไขกระดูกและเซลล์ต้นกำเนิดจึงถูกถ่ายโอนเพื่อฟื้นฟูการสร้างเลือดตามปกติ โดยปกติการปลูกถ่ายไขกระดูกจะระบุหากระบบสร้างเม็ดเลือดบกพร่องอย่างรุนแรงอันเป็นผลมาจากโรคเนื้องอกหรือการรักษาก่อนหน้านี้ (โดยเฉพาะเคมีบำบัดในปริมาณสูง)
การปลูกถ่ายไขกระดูกคืออะไร?

เช่น การปลูกถ่ายไขกระดูก (BMT เป็นชื่อย่อ) เป็นชื่อที่ใช้แทนไขกระดูกสร้างเลือดที่เสียหาย (ไขกระดูก ossium) ด้วยเซลล์ไขกระดูกที่แข็งแรงซึ่งโดยปกติแล้วอาจจำเป็นหลังจากโรคเนื้องอกมะเร็งและ / หรือเคมีบำบัดในปริมาณสูงหรือการฉายรังสี
โดยทั่วไปความแตกต่างเกิดขึ้นระหว่าง autologous ซึ่งวัสดุไขกระดูกที่ปลูกถ่ายมาจากผู้ได้รับผลกระทบที่จะได้รับการปลูกถ่าย (การบริจาคด้วยตนเอง) และการปลูกถ่ายไขกระดูกแบบ allogeneic ซึ่งใช้ในกรณีส่วนใหญ่ซึ่งผู้บริจาคและผู้รับไม่ใช่บุคคลเดียวกัน (การบริจาคภายนอก) .
ตามหลักการแล้วการปลูกถ่ายไขกระดูกแบบไอโซโลกัสสามารถทำได้ซึ่งมีลักษณะเฉพาะคือเซลล์ที่จะปลูกถ่ายนั้นมาจากแฝดของบุคคลที่เกี่ยวข้อง
ฟังก์ชั่นผลและเป้าหมาย
โดยทั่วไปหนึ่งคือ การปลูกถ่ายไขกระดูก จำเป็นเสมอเมื่อไขกระดูกซึ่งสร้างเซลล์เม็ดเลือดทั้งหมดได้รับความเสียหายจากโรคหรือมาตรการรักษาบางอย่างจนไม่สามารถทำหน้าที่นี้ได้อีกต่อไป
การด้อยค่าอย่างมีนัยสำคัญของการทำงานของไขกระดูกอาจส่งผลให้เกิดเนื้องอกมะเร็งเช่นมะเร็งต่อมน้ำเหลือง (มะเร็งต่อมน้ำเหลือง) หรือมะเร็งเม็ดเลือดขาว (มะเร็งเม็ดเลือด) รวมทั้งโรคเนื้องอกที่เป็นของแข็ง โรคแพ้ภูมิตัวเองที่เด่นชัดซึ่งนำไปสู่การทำลายโครงสร้างของร่างกายอันเป็นผลมาจากระบบภูมิคุ้มกันที่ผิดปกติสามารถทำให้จำเป็นต้องปลูกถ่ายไขกระดูก นอกจากนี้การใช้เคมีบำบัดในปริมาณสูงหรือมาตรการบำบัดด้วยรังสีมีความเสี่ยงเพิ่มขึ้นต่อความเสียหายต่อไขกระดูก
ในการปลูกถ่ายไขกระดูกมักจะวิเคราะห์ค่าเลือดและปัสสาวะเอ็กซเรย์ทรวงอก (ทรวงอก) ช่องท้องและหัวใจตรวจด้วยคลื่นเสียงและ EKG (คลื่นไฟฟ้าหัวใจ) และ EEG (electroencephalography) เพื่อวัดคลื่นสมอง นอกจากนี้การทดสอบสมรรถภาพปอดและการตรวจเอกซเรย์คอมพิวเตอร์เป็นเรื่องปกติ ในหลายกรณีการเจาะไขกระดูกจะใช้เพื่อเก็บตัวอย่างเนื้อเยื่อและตรวจสอบว่าลักษณะของเนื้อเยื่อบางอย่างเช่นแอนติเจนของเม็ดเลือดขาวของมนุษย์ (HLA) ตรงกันหรือไม่
ก่อนที่จะเปลี่ยนไขกระดูกที่เสียหายควรทำลายให้หมดโดยเฉพาะอย่างยิ่งในกรณีของโรคเนื้องอกมะเร็งเพื่อหลีกเลี่ยงการเกิดซ้ำ ตามกฎแล้วสามารถทำได้โดยการให้เคมีบำบัดในปริมาณสูงร่วมกับเซลล์วิทยาหรือโดยการใช้เคมีบำบัดร่วมกับมาตรการบำบัดด้วยรังสี หลังจากการรักษาก่อนการรักษานี้เรียกว่าการปรับสภาพซึ่งจะใช้เวลาสี่ถึงสิบวันโดยเฉลี่ยการปลูกถ่ายไขกระดูกจะเกิดขึ้น
ในบริบทของการปลูกถ่ายไขกระดูกแบบ allogeneic วัสดุของไขกระดูกจะได้รับจากไขกระดูกหรือเซลล์ต้นกำเนิดจากไขกระดูกจากเลือดของผู้บริจาค (การกำจัดเซลล์ต้นกำเนิดจากอุปกรณ์ต่อพ่วง) จากนั้นจึงส่งเข้าสู่ระบบเลือดของผู้รับผ่านทางหลอดเลือดดำ เซลล์ไขกระดูกที่แข็งแรงจะเข้าสู่ไขกระดูกผ่านทางระบบเลือดสร้างและแบ่งตัว หากการรักษาประสบความสำเร็จเซลล์ไขกระดูกที่สร้างใหม่จะเริ่มสังเคราะห์เซลล์เม็ดเลือดโดยอิสระหลังจากนั้นไม่กี่สัปดาห์
โดยปกติจะใช้การปลูกถ่ายไขกระดูกโดยอัตโนมัติ (การบริจาคไขกระดูกเอง) เมื่อไม่พบผู้บริจาคที่เหมาะสม เพื่อจุดประสงค์นี้ในระยะการให้อภัยโดยไม่มีการสร้างเซลล์เนื้องอกใหม่ไขกระดูกของผู้ป่วยจะถูกนำออกแปรรูปและแช่แข็ง หลังจากการปรับสภาพเคมีบำบัดและรังสีบำบัดแล้วไขกระดูกของผู้ป่วยเองจะถูกส่งกลับไปยังผู้ป่วย
ความเสี่ยงผลข้างเคียงและอันตราย
การปลูกถ่ายไขกระดูก เป็นขั้นตอนการผ่าตัดที่เครียดและร้ายแรงซึ่งอาจนำไปสู่ภาวะแทรกซ้อนที่คุกคามชีวิตได้ ในทำนองเดียวกันการปลูกถ่ายไขกระดูกมักจะดำเนินการเฉพาะเมื่อทางเลือกในการรักษาทั้งหมดหมดลงและมีโรคประจำตัวที่คุกคามถึงชีวิตและมีแนวโน้มที่ดีในการฟื้นตัวจากการผ่าตัด
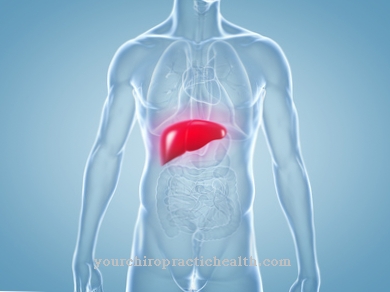
อาจมีภาวะแทรกซ้อนหลายอย่างเกิดขึ้นระหว่างขั้นตอนการผ่าตัด ตัวอย่างเช่นในบางกรณีที่พบไม่บ่อยเซลล์ไขกระดูกที่ปลูกถ่ายจะไม่เกาะอยู่ในไขกระดูกของผู้รับ ในบางกรณีเซลล์ที่ปลูกถ่ายจะทำเครื่องหมายโครงสร้างเนื้อเยื่อของผู้รับว่าเป็นสิ่งแปลกปลอมและโจมตีเซลล์นั้น ผิวหนังตับและ / หรือลำไส้ของผู้รับได้รับผลกระทบเป็นพิเศษ อย่างไรก็ตามปฏิกิริยาดังกล่าวสามารถควบคุมได้ในทางการแพทย์ด้วยสารกระตุ้นภูมิคุ้มกันและตอบโต้ได้หากจำเป็นในกรณีที่มีปฏิกิริยามากเกินไป
นอกจากนี้ความเสี่ยงของโรคติดเชื้อจะเพิ่มขึ้นอย่างมากในช่วงสามเดือนแรกหลังการผ่าตัดซึ่งเป็นช่วงที่เลือดและระบบภูมิคุ้มกันถูกสร้างขึ้นใหม่และแม้แต่หวัดธรรมดาก็อาจเป็นอันตรายถึงชีวิตได้สำหรับผู้ที่ได้รับผลกระทบ อันเป็นผลมาจากการปรับสภาพทางเคมีบำบัดความรู้เกี่ยวกับภูมิคุ้มกันของระบบป้องกันจะถูกทำลายจนต้องได้รับใหม่
ต้องฉีดวัคซีนป้องกันบาดทะยักคอตีบหรือโปลิโอซ้ำ นอกจากนี้ยังมีความเสี่ยงต่ำสำหรับผู้บริจาคที่ได้รับการปลูกถ่ายไขกระดูกซึ่งมาจากอันตรายตามปกติที่เกี่ยวข้องกับการระงับความรู้สึก







.jpg)


.jpg)






.jpg)