myotonic dystrophy type 1 (Curschmann-Steinert syndrome) เป็นโรคหลายระบบที่ถ่ายทอดทางพันธุกรรมที่โดดเด่นโดยมีอาการหลักของกล้ามเนื้ออ่อนแรงและความทึบของเลนส์ (ต้อกระจก) ความแตกต่างเกิดขึ้นระหว่างสองรูปแบบของโรค: รูปแบบที่มีมา แต่กำเนิด (แต่กำเนิด) ซึ่งทารกแรกเกิดสังเกตเห็นได้ชัดเจนเนื่องจากกล้ามเนื้ออ่อนแรง ("ทารกฟลอปปี้") และรูปแบบของผู้ใหญ่ซึ่งจะปรากฏในทศวรรษที่ 2-3 ของชีวิตเท่านั้น Myotonic dystrophy type 1 รักษาไม่หายและขึ้นอยู่กับความรุนแรงและการลุกลามทำให้อายุขัยสั้นลง
myotonic dystrophy type 1 คืออะไร?
© peshkova - stock.adobe.com
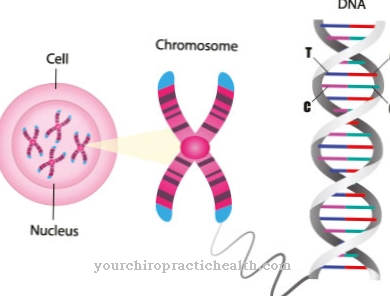
myotonic dystrophy ประเภท 1 เป็นหนึ่งในโรคที่เรียกว่าการเกิดซ้ำของไตรนิวคลีโอไทด์ ในรหัสพันธุกรรมที่แขนยาวของโครโมโซม 19 ไตรนิวคลีโอไทด์จากไซโตซีนนิวคลีโอเบสไทมีนและกัวนีนจะซ้ำกัน
แม้ว่าทริปเปิลขั้นพื้นฐานนี้จะทำซ้ำ 5-35 ครั้งในคนที่มีสุขภาพดี แต่ในผู้ที่มีอาการไม่รุนแรงจะอยู่ที่ประมาณ 50-200 ครั้งในรูปแบบที่รุนแรงแม้จะเกิดซ้ำมากกว่า 1,000 ครั้ง ไตรนิวคลีโอไทด์ไม่ได้เป็นรหัสของโปรตีนโดยตรง แต่จะส่งผลต่อการสังเคราะห์โปรตีนอื่น ๆ เอนไซม์ที่จำเป็นในกล้ามเนื้อโครงร่างและการเต้นของหัวใจ dystrophia myotonica protein kinase (DMPK) ถูกผลิตในลักษณะที่ลดลงเนื่องจากความบกพร่องทางพันธุกรรม
แต่โปรตีนอื่น ๆ ก็ได้รับผลกระทบเช่นกันเช่น SIX5 แสดงในเลนส์หรือตัวรับอินซูลิน ดังนั้น myotonic dystrophy type 1 จึงมีผลต่อระบบอวัยวะต่างๆมากมาย ด้วยอุบัติการณ์ประมาณ 1: 20,000 myotonic dystrophy type 1 เป็น myotonia ที่พบบ่อยที่สุดและในเวลาเดียวกันโรคกล้ามเนื้อเสื่อมที่พบบ่อยที่สุดที่เกิดขึ้นในวัยผู้ใหญ่
ในแง่ของการถ่ายทอดทางพันธุกรรมจำนวนการทำซ้ำของไตรนิวคลีโอไทด์จะเพิ่มขึ้นจากรุ่นสู่รุ่นเพื่อให้การโจมตีของโรคในลูกหลานเร็วขึ้นและรุนแรงขึ้น รูปแบบที่มีมา แต่กำเนิดจะได้รับการถ่ายทอดจากแม่เสมอ Myotonic dystrophy type 1 ส่งผลกระทบต่อเด็กผู้ชายบ่อยกว่าเด็กผู้หญิง
สาเหตุ
ในรูปแบบที่มีมา แต่กำเนิดทารกจะสังเกตเห็นได้ทันทีหลังคลอดด้วยความอ่อนแอของกล้ามเนื้อโดยทั่วไปริมฝีปากบนยกขึ้นและระบบหายใจล้มเหลว เนื่องจากปัญหาการหายใจทารกแรกเกิดจำนวนมากต้องพึ่งพาเครื่องช่วยหายใจและ 25% -50% เสียชีวิตภายใน 18 เดือนแรกของชีวิต
ความล่าช้าของพัฒนาการและภาวะปัญญาอ่อนอย่างรุนแรงเป็นสิ่งที่คาดหวังได้ในเด็กที่มีชีวิตรอดนานกว่า อายุขัยของพวกเขาอยู่ที่ประมาณ 30-40 ปี หากโรคนี้แตกออกในวัยผู้ใหญ่ผู้ที่ได้รับผลกระทบมักจะสังเกตเห็นความอ่อนแอของกล้ามเนื้อในกล้ามเนื้อซึ่งอยู่ห่างจากลำตัวโดยเฉพาะบริเวณขาคอและใบหน้า กล้ามเนื้อใบหน้าลีบทำให้ผู้ป่วยดูผอมแห้ง
ความผิดปกติของการพูดและการกลืนก็ส่งผลเช่นกัน ความอ่อนแอของกล้ามเนื้อมาพร้อมกับการคลายตัวของกล้ามเนื้อล่าช้าดังนั้นจึงเป็นเรื่องยากสำหรับผู้ที่ได้รับผลกระทบเช่นจะคลายการเคลื่อนไหวอีกครั้ง อาการอื่น ๆ ได้แก่ ความทึบของเลนส์การสูญเสียการได้ยินของหูชั้นในความจำเป็นในการนอนหลับที่เพิ่มขึ้นข้อ จำกัด ด้านการรับรู้และความทนทานต่อกลูโคสที่ลดลงจนถึงโรคเบาหวาน เนื่องจากความสมดุลของฮอร์โมนที่ถูกรบกวนจึงมักเกิดอาการอัณฑะฝ่อและศีรษะล้านในผู้ชายและความผิดปกติของประจำเดือนในผู้หญิง
ผลกระทบต่อกล้ามเนื้อหัวใจเป็นอันตรายอย่างยิ่ง: ภาวะหัวใจเต้นผิดจังหวะมักเกิดขึ้นและบางครั้งอาจถึงขั้นหัวใจหยุดเต้น หากกล้ามเนื้ออ่อนแรงไปถึงกล้ามเนื้อแกนกลางความผิดปกติของการหายใจและความไวต่อการติดเชื้อในปอดจะเพิ่มขึ้น โรคไมโอโทนิกชนิดที่ 1 มักมีความก้าวหน้าอยู่เสมอ แต่ความรุนแรงและองค์ประกอบของอาการมีความแปรปรวนอย่างมาก โดยเฉลี่ยอายุขัยในผู้ใหญ่ของ myotonic dystrophy type 1 อยู่ที่ประมาณ 50-60 ปี
อาการเจ็บป่วยและสัญญาณ
ลักษณะสำคัญของ myotonic dystrophy ประเภท 1 คือการคลายตัวล่าช้าของกล้ามเนื้อหลังจากการหดตัวของกล้ามเนื้อ ลักษณะนี้สามารถใช้เพื่อแยกความแตกต่างของโรคจากโรคกล้ามเนื้อเสื่อมอื่น ๆ กล้ามเนื้อที่อยู่ห่างจากลำตัวมากที่สุดเช่นใบหน้าลำคอปลายแขนมือขาท่อนล่างและกล้ามเนื้อเท้าจะได้รับผลกระทบเป็นพิเศษ มีอาการอื่น ๆ ที่เป็นอิสระจากการร้องเรียนของกล้ามเนื้อ
ภาวะหัวใจเต้นผิดจังหวะหรือภาวะหัวใจล้มเหลวมักเกิดขึ้น เนื่องจากการมีส่วนร่วมของหัวใจจึงมักเกิดเหตุการณ์ยาสลบระหว่างการดมยาสลบ มักพบต้อกระจกและหัวล้านในผู้ชาย ระดับฮอร์โมนเพศชายต่ำเกินไปซึ่งมักนำไปสู่การสูญเสียลูกอัณฑะ มีความเสี่ยงเพิ่มขึ้นในการเกิดโรคเบาหวาน
การพูดและการกลืนเป็นเรื่องยากสำหรับผู้ป่วย นอกจากนี้ผู้ป่วยจะเหนื่อยตลอดเวลาในระหว่างวันซึ่งอาจทำให้หยุดหายใจในเวลากลางคืนได้ อย่างไรก็ตามการหยุดหายใจขณะหลับไม่ได้เกิดขึ้นเสมอไป ความผิดปกติของระบบทางเดินอาหารความผิดปกติของถุงน้ำดีหรือความผิดปกติของการได้ยินอาจเกิดขึ้นเป็นอาการอื่น ๆ แม้ว่าจะเป็นอาการทางพันธุกรรม แต่อาการจะไม่ปรากฏในผู้ป่วยจำนวนมากจนกว่าพวกเขาจะอายุ 20 ปี
ต้อกระจกมักได้รับการวินิจฉัยว่าเป็นสัญญาณแรกของโรคอย่างไรก็ตามยังมีรูปแบบของโรคที่เป็นอยู่ตั้งแต่แรกเกิด myotonia ของกล้ามเนื้อรูปแบบที่มีมา แต่กำเนิดนี้มีลักษณะที่รุนแรงโดยเฉพาะอย่างยิ่งกับความไม่เพียงพอของระบบหายใจที่คุกคามถึงชีวิตและความผิดปกติของพัฒนาการทางจิตใจและร่างกาย
การวินิจฉัยและหลักสูตร
หากคุณสงสัย myotonic dystrophy ประเภท 1 วิธีการทางพันธุกรรมระดับโมเลกุลใช้ในการวินิจฉัยโรคโดยปราศจากข้อสงสัย สิ่งเหล่านี้ช่วยแยกแยะการวินิจฉัยแยกโรคที่มีอาการคล้ายคลึงกันเช่น myotonic dystrophy type 2 การวินิจฉัยสามารถรองรับได้โดยการตรวจด้วยคลื่นไฟฟ้า (EMG) ในผู้ที่ได้รับผลกระทบสามารถพบรูปแบบทั่วไปของกิจกรรมที่เกิดขึ้นเองได้โดยเฉพาะอย่างยิ่งที่กล้ามเนื้อห่างจากลำตัว นอกจากนี้ยังเป็นสิ่งสำคัญที่จะต้องมีประวัติครอบครัวอย่างละเอียดเพื่อให้คำแนะนำเพิ่มเติมแก่ครอบครัว
ภาวะแทรกซ้อน
ด้วยโรคนี้ผู้ที่ได้รับผลกระทบส่วนใหญ่มักมีอาการกล้ามเนื้ออ่อนแรงและมีอาการที่ดวงตา สิ่งนี้นำไปสู่การเกิดต้อกระจกและทำให้เลนส์ขุ่นมัวทำให้สายตาของผู้ได้รับผลกระทบแย่ลงอย่างมาก ในกรณีที่เลวร้ายที่สุดก็อาจทำให้ตาบอดได้เช่นกัน
คุณภาพชีวิตลดลงอย่างเห็นได้ชัด โดยเฉพาะอย่างยิ่งคนหนุ่มสาวสามารถร้องเรียนทางจิตใจหรือภาวะซึมเศร้าได้หากพวกเขามีปัญหาทางสายตากะทันหันหรือตาบอด นอกจากนี้ปัญหาเกี่ยวกับหัวใจอาจเกิดขึ้นได้เพื่อให้ผู้ป่วยเสียชีวิตจากภาวะหัวใจหยุดเต้นกะทันหัน ไม่ใช่เรื่องแปลกสำหรับผู้ที่ได้รับผลกระทบจากโรคเบาหวาน
ความอ่อนแอของกล้ามเนื้อ จำกัด ชีวิตประจำวันของผู้ที่ได้รับผลกระทบอย่างมากดังนั้นในบางกรณีพวกเขาจึงต้องพึ่งพาความช่วยเหลือจากคนอื่นด้วย กิจกรรมหรือกีฬาบางอย่างไม่สามารถดำเนินการได้อีกต่อไปโดยไม่ต้องกังวลใจอีกต่อไป พัฒนาการของเด็กถูก จำกัด โดยโรคอย่างมีนัยสำคัญเพื่อให้เกิดภาวะแทรกซ้อนในวัยผู้ใหญ่ ไม่สามารถรักษาโรคนี้ในเชิงสาเหตุได้
อย่างไรก็ตามข้อร้องเรียนจำนวนมากสามารถ จำกัด และบรรเทาได้เพื่อให้ชีวิตประจำวันของคนที่เกี่ยวข้องรับได้ ตามกฎแล้วไม่มีภาวะแทรกซ้อนใด ๆ โดยเฉพาะและอายุขัยของผู้ป่วยไม่ได้ถูก จำกัด โดยโรค
คุณควรไปหาหมอเมื่อไหร่?
จำเป็นต้องไปพบแพทย์ทันทีที่บุคคลที่เกี่ยวข้องประสบกับความบกพร่องในการรับมือกับชีวิตประจำวัน ความอ่อนแอของความแข็งแรงของกล้ามเนื้อสมรรถภาพทางกายลดลงและการสูญเสียเนื้อเยื่อเป็นสัญญาณของโรคสุขภาพ หากกิจกรรมกีฬาปกติสามารถฝึกได้ในขอบเขตที่ จำกัด หรือไม่สามารถทำได้เลยควรปรึกษาข้อสังเกตกับแพทย์ ต้องเริ่มการตรวจต่างๆเพื่อให้สามารถชี้แจงสาเหตุและวางแผนการรักษาได้
ความล่าช้าในการควบคุมความตึงเครียดของกล้ามเนื้อโดยสมัครใจและการมองเห็นลดลงเป็นเรื่องที่น่ากังวล หากการมองเห็นของคุณเบลอหรือเลนส์มีเมฆมากแนะนำให้ไปพบแพทย์ ความผิดปกติในฟังก์ชั่นการยึดเกาะตามธรรมชาติเป็นสัญญาณเตือนจากร่างกายที่ต้องดำเนินการ ความเสี่ยงที่เพิ่มขึ้นของการเกิดอุบัติเหตุและการหกล้มต้องปรึกษากับแพทย์เพื่อให้สามารถเริ่มมาตรการรับมือได้ ความผิดปกติของจังหวะการเต้นของหัวใจอาการใจสั่นหรือการหยุดชะงักของการนอนหลับควรได้รับการตรวจอย่างใกล้ชิดโดยแพทย์
หากสมาธิหรือสมาธิสั้นเกิดขึ้นหรือสังเกตเห็นว่าสมรรถภาพทางจิตลดลงเนื่องจากการด้อยค่าจำเป็นต้องไปพบแพทย์ หากผู้ชายมีความต้องการทางเพศลดลงหรือมีอาการศีรษะล้านควรปรึกษาแพทย์ หากมีสภาวะเครียดทางอารมณ์หรือจิตใจผู้ได้รับผลกระทบจะถูกคุกคามด้วยผลที่ตามมา พวกเขาจะได้รับการป้องกันในเวลาที่เหมาะสม
การบำบัดและบำบัด
การรักษาเชิงสาเหตุของ myotonic dystrophy ประเภท 1 ไม่ได้. การบำบัดเน้นไปที่การบรรเทาอาการเช่น ผ่านการผ่าตัดรักษาต้อกระจกการปรับยาสำหรับภาวะหัวใจเต้นผิดจังหวะหรือการช่วยหายใจทางเทคนิค การสนับสนุนทางกายภาพบำบัดสามารถชะลอการลุกลามของ myotonic dystrophy type 1 ได้
คุณสามารถหายาของคุณได้ที่นี่
➔ยารักษากล้ามเนื้ออ่อนแรงOutlook และการคาดการณ์
โอกาสของการวินิจฉัยโรค myotonic dystrophy ประเภทที่ 1 ไม่ดี ทั้งอายุขัยและคุณภาพชีวิตต้องทนทุกข์ทรมาน ผู้ป่วยส่วนใหญ่อายุไม่ถึง 60 ปี หลายคนเสียชีวิตจากภาวะหัวใจล้มเหลวหรือยอมติดเชื้อ มาตรการในการรักษามักช่วยบรรเทาอาการของโรคได้เพียงเล็กน้อยเท่านั้น ความบกพร่องทางพันธุกรรมนั้นไม่สามารถรักษาให้หายได้ตามสถานะของวิทยาศาสตร์ในปัจจุบัน ผู้ที่ได้รับผลกระทบหลายรายแสดงอาการของโรคกล้ามเนื้ออ่อนแรงชนิดที่ 1 ก่อนอายุ 20 ปีส่วนคนอื่น ๆ พบแพทย์เมื่ออายุมากเท่านั้น ภายในครอบครัวมีความเสี่ยงเพิ่มขึ้นของโรคที่ถ่ายทอดทางพันธุกรรม
ความทุกข์ทรมานเพิ่มขึ้นอย่างต่อเนื่องเมื่อ myotonic dystrophy type 1 ดำเนินไปอย่างไม่ลดละในช่วงหลายปีที่ผ่านมา เนื่องจากกล้ามเนื้ออ่อนแอผู้ที่ได้รับผลกระทบจึงยากที่จะรับมือกับชีวิตประจำวันเพียงอย่างเดียว คุณต้องการความช่วยเหลือ. ระบบกล้ามเนื้อและกระดูกมาหยุดนิ่ง หลังจากนั้นไม่นานอาชีพที่เรียนรู้จะไม่สามารถติดตามได้อีกต่อไป แนวทางการรักษาของยาและกายภาพบำบัดจะสูญเสียประสิทธิผลมากขึ้นเมื่อเวลาผ่านไป ไม่ใช่เรื่องแปลกที่การลดลงของ myotonic dystrophy type 1 จะมาพร้อมกับปัญหาทางจิตใจ
การป้องกัน
ตั้งแต่ myotonic dystrophy ประเภท 1 หากเป็นความบกพร่องทางพันธุกรรมที่สืบทอดมาจะไม่สามารถป้องกันได้
aftercare
Myotonic dystrophy type 1 เป็นกรรมพันธุ์ ตามสถานะของการวิจัยในปัจจุบันไม่สามารถรักษาได้ โรคนี้ลดอายุขัยลงได้ประมาณ 50 ปี แนะนำให้ดูแลติดตามเพื่อช่วยชะลอการลุกลามของโรคเสื่อม เป้าหมายเพิ่มเติมของการดูแลหลังการรักษาคือเพื่อบรรเทาอาการและรักษาคุณภาพชีวิต
ในระหว่างการติดตามผลจะมีการตรวจสอบความทนทานของยาหากได้รับการให้ยาแก่ผู้ป่วย การดูแลติดตามผลส่วนใหญ่เกี่ยวข้องกับการร้องเรียนทางกายภาพ ควรรักษาความคล่องตัวของแขนขาให้นานที่สุดโดยการออกกำลังกายที่เหมาะสม การทำจิตบำบัดร่วมอาจเป็นเรื่องที่เหมาะสมหรือจำเป็นด้วยซ้ำ
คุณภาพชีวิตที่ไม่เพียงพอเนื่องจากโรคเสื่อมอาจส่งผลต่อจิตวิญญาณของผู้ป่วย เสี่ยงต่อการเป็นโรคซึมเศร้าสูงมาก ด้วยจิตบำบัดมีโอกาสที่จะพูดถึงความรู้สึกเชิงลบ ในขั้นสูงอาจต้องใช้เก้าอี้รถเข็น ในระหว่างการดูแลหลังการดูแลผู้ป่วยจะเรียนรู้วิธีใช้อุปกรณ์เป็นประจำทุกวัน
Myotonic dystrophy ยังส่งผลต่อการทำงานของหัวใจ เครื่องกระตุ้นหัวใจต่อต้านกระบวนการนี้ การติดตามการรักษาดำเนินการโดยแพทย์โรคหัวใจ เขาตรวจสอบกระบวนการบำบัดหลังการผ่าตัด การควบคุมจะถูกยกเลิกเมื่อการรักษาดำเนินไปตามที่คาดไว้


.jpg)

.jpg)
.jpg)








.jpg)


.jpg)
.jpg)