Nephronophthisis เป็นโรคไตที่เกิดจากการกลายพันธุ์ทางพันธุกรรมหรือการลบออก ภาวะไตวายเกิดขึ้นในเจ็ดรูปแบบของโรคเมื่ออายุ 25 ปีเป็นอย่างช้า จนถึงขณะนี้การบำบัดรักษามีเพียงวิธีเดียวคือการปลูกถ่าย
nephronophthisis คืออะไร?

©ราศรี - stock.adobe.com
ที่ Nephronophthisis เป็นโรคไตทางพันธุกรรมที่มีคุณสมบัติในการอักเสบเรื้อรัง เนื้อเยื่อไตคั่นระหว่างหน้าเป็นเป้าหมายหลักของโรค จนถึงขณะนี้มีการกำหนดโรคทางพันธุกรรมที่แตกต่างกันเจ็ดโรคให้กับกลุ่มนี้:
- โรคไตเด็กและเยาวชน
- โรคไตในเด็ก
- โรคไตในวัยรุ่น
โรคที่เหลืออีกสามโรคเรียกว่า NPHP4, NPHP5, NPHP6 และ NPHP7 และยังไม่มีการวิจัยที่ดี
จนถึงปี 1970 นักวิจัยอธิบายว่าโรคไตเป็นโรคไตที่มีไขกระดูก โรคเหล่านี้แทบจะไม่สามารถแยกความแตกต่างจากโรคอื่นได้ การถ่ายทอดทางพันธุกรรมของโรคไตที่เกี่ยวกับไขกระดูกแตกต่างจากการถ่ายทอดทางพันธุกรรมของโรคไต แทนที่จะเป็นมรดกที่โดดเด่นของ autosomal nephrophthisis มีการถ่ายทอดทางพันธุกรรมแบบถอยอัตโนมัติ ความถี่ของทุกรูปแบบจะได้รับในอัตราส่วนประมาณ 1: 100,000
สาเหตุ
สาเหตุของโรคไตทั้งหมดคือการกลายพันธุ์ของยีนหรือการลบยีน โรคนี้จึงมีลักษณะทางพันธุกรรมและได้รับการถ่ายทอดทางพันธุกรรมในลักษณะถอยกลับอัตโนมัติ ในโรคไตในเด็กและเยาวชนยีนที่กลายพันธุ์จะอยู่บนโครโมโซม 2 ยีนโลคัส q13 รหัสยีนนี้สำหรับโปรตีน nephrocystin-1 เมื่อกลายพันธุ์หรือถูกลบออกไปโปรตีนจะสูญเสียหน้าที่ ในทางกลับกันโรคไตในเด็กมีความสัมพันธ์กับการกลายพันธุ์หรือการลบในโครโมโซม 9 ยีนโลคัส q22-q31 ซึ่งเป็นรหัสสำหรับโปรตีน inversin
ในรูปแบบวัยรุ่นความบกพร่องทางพันธุกรรมอยู่บนโครโมโซม 3 ยีนโลคัส q21-q22 รูปแบบที่สี่ของ nephronophthisis เกิดจากการกลายพันธุ์หรือการลบในโครโมโซม 1 ตำแหน่งของยีน p36.22 ซึ่งมีการเข้ารหัสโปรตีน nephroretinin ตัวแปรที่ห้าคือการลบหรือการกลายพันธุ์บนโครโมโซม 3 ยีน locus q21.1 ที่มีผลต่อโปรตีน nephrocystin-5 NPHP6 เกิดจากความผิดปกติของโครโมโซม 12 ยีนโลคัส q21.33 และใน NPHP7 โปรตีนซิงก์ฟิงเกอร์มีความบกพร่อง
อาการเจ็บป่วยและสัญญาณ
เมื่อมีโรคไตทั้งหมดจะมีการสูญเสียเกลือจำนวนมหาศาลซึ่งจะทำให้ผู้ป่วยขาดน้ำอย่างมากและมักจะทำให้สมดุลของอิเล็กโทรไลต์เปลี่ยนไป ไม่สามารถทำให้ปัสสาวะมีความเข้มข้น 800 mosm * kg - 1H2O ได้อีกต่อไป เกิดภาวะ Azotemia ผู้ที่ได้รับผลกระทบมีผลิตภัณฑ์เมตาบอลิซึมไนโตรเจนในเลือดสูงกว่าค่าเฉลี่ย
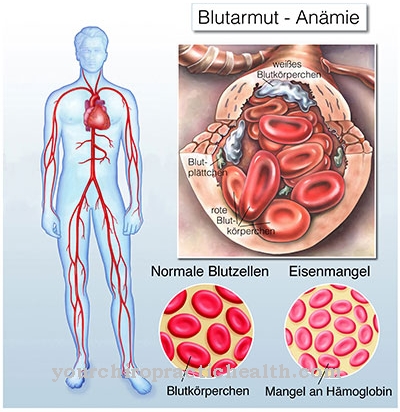
โรคโลหิตจางหรือโรคโลหิตจางยังเป็นอาการของโรคไต นอกจากนี้ยังมีภาวะน้ำตาลในเลือดต่ำเช่นการขาดโพแทสเซียม การทำให้เป็นกรดเป็นเรื่องธรรมดา ท่อไตตีบและขยายตัวเป็นถุงน้ำ ในทางตรงกันข้ามกับผู้ป่วยที่มีสุขภาพดี tubules จะอยู่บนเส้นเขตแดนของ corticomedullary
ซีสต์ส่วนใหญ่เกิดขึ้นที่ท่อรวบรวมของไขกระดูกของไตและที่ส่วนปลายของไต การทำงานของไตลดลงทีละขั้นตอนและนำไปสู่ภาวะไตวาย ความล้มเหลวของไตเทอร์มินัลจะเกิดขึ้นหลังจากอายุส่วนใหญ่ในโรคไตในวัยรุ่นเท่านั้น
การวินิจฉัยและหลักสูตรของโรค
แพทย์มักจะทำการวินิจฉัยโรคไตโดยใช้การตรวจเลือดตัวอย่างปัสสาวะและการตรวจคัดกรองการทำงานของไตรวมถึงขั้นตอนการถ่ายภาพ ทั้งอัลตราซาวนด์และ MRI สามารถใช้เป็นภาพได้ ตามกฎแล้วโรคไตจะยังคงตรวจไม่พบเป็นเวลานานจนกว่าอาการจะรุนแรงขึ้น
การพยากรณ์โรคสำหรับผู้ที่ได้รับผลกระทบค่อนข้างแย่ ไตวายระยะสุดท้ายเกิดขึ้นในผู้ป่วยทุกรายเมื่ออายุ 25 ปีขึ้นไป รูปแบบของวัยรุ่นมีความเกี่ยวข้องกับการพยากรณ์โรคที่ค่อนข้างดีที่สุดเนื่องจากไตวายในสายพันธุ์ย่อยนี้คาดว่าจะเกิดขึ้นหลังจากอายุส่วนใหญ่เท่านั้น
ภาวะแทรกซ้อน
ภาวะแทรกซ้อนมักเกิดขึ้นกับผู้ป่วยโรคไต ข้อบกพร่องทางพันธุกรรมทั้งหมดไม่ช้าก็เร็วนำไปสู่ภาวะไตวาย อย่างไรก็ตามเวลาที่ไตวายจะขึ้นอยู่กับข้อบกพร่องทางพันธุกรรมที่เกี่ยวข้อง หลังจากนั้นสามารถรักษาชีวิตได้ด้วยการฟอกไตจนกว่าจะมีการปลูกถ่ายไต
ในความบกพร่องทางพันธุกรรมที่พบบ่อยที่สุดข้อบกพร่อง NPHP1 ภาวะไตวายเกิดขึ้นก่อนอายุ 25 ปี สามารถเกิดขึ้นได้ตลอดเวลาในช่วงเวลานี้ ด้วยความช่วยเหลือของการรักษาตามอาการอาจทำให้อาการไตวายเลื่อนออกไปได้ การพยากรณ์โรคสำหรับข้อบกพร่อง NPHP2 นั้นไม่เอื้ออำนวยแม้แต่น้อย ไตวายมักเกิดขึ้นก่อนคลอด แต่อย่างช้าที่สุดภายในปีแรกของชีวิต
แนวทางของข้อบกพร่อง NPHP3 ค่อนข้างดีกว่า ภาวะไตวายมักเกิดขึ้นในช่วงอายุ 19 ปี ไม่ค่อยมีใครทราบเกี่ยวกับข้อบกพร่องทางพันธุกรรม NPHP4, NPHP5, NPHP6 และ NPHP7 อย่างไรก็ตามไตวายก็เกิดขึ้นที่นี่เช่นกัน
ผู้ป่วยต้องได้รับการรักษาและติดตามผลทางการแพทย์อย่างต่อเนื่องมิฉะนั้นจะมีการสะสมของสารในปัสสาวะในเลือดการขาดโพแทสเซียมโรคโลหิตจาง (โลหิตจาง) และภาวะกรดจากการเผาผลาญ (hyperacidity) แม้จะมีการฟอกเลือดอย่างต่อเนื่องความล้มเหลวทั้งหมดของไตอาจเกิดขึ้นได้ซึ่งเป็นภาวะที่คุกคามชีวิตซึ่งสามารถแก้ไขได้ด้วยการปลูกถ่ายไตเท่านั้น
คุณควรไปหาหมอเมื่อไหร่?
เมื่อใดที่จะไปพบแพทย์ที่มีโรคไตขึ้นอยู่กับชนิดของโรคและความรุนแรงของโรค โดยทั่วไปปัญหาเกี่ยวกับไตควรได้รับการชี้แจงหากยังคงมีอยู่นานกว่าสองสามสัปดาห์ สัญญาณของโรคโลหิตจางและอาการขาดธาตุจำเป็นต้องได้รับการชี้แจงจากแพทย์ ต้องปรึกษาแพทย์ในกรณีที่มีปัญหาเรื่องฮอร์โมนหรือปวดไต ทุกคนที่ป่วยเป็นโรคไตอยู่แล้วควรรายงานอาการให้แพทย์ทราบจำเป็นต้องมีคำแนะนำทางการแพทย์หากความเจ็บป่วยที่มีอยู่แย่ลงอย่างกะทันหันหรือหากคุณพบอาการผิดปกติที่ไม่เคยสังเกตเห็นมาก่อน
จากนั้นแพทย์จะทำการตรวจอย่างละเอียดและใช้ในการวินิจฉัย หากทำได้เร็วอาจหลีกเลี่ยงภาวะแทรกซ้อนที่รุนแรงได้ ดังนั้นสัญญาณแรกจะต้องได้รับการชี้แจงและปฏิบัติหากจำเป็น ผู้ติดต่อที่เหมาะสมคือแพทย์ประจำครอบครัวอายุรแพทย์หรือผู้เชี่ยวชาญด้านโรคไต ในกรณีที่มีการร้องเรียนอย่างรุนแรงผู้ที่ได้รับผลกระทบควรนำส่งโรงพยาบาลทันที อาจจำเป็นต้องไปคลินิกผู้เชี่ยวชาญโรคไต
การบำบัดและบำบัด
ไม่มีการบำบัดเชิงสาเหตุสำหรับผู้ป่วยที่เป็นโรคไต การรักษา จำกัด เฉพาะการบรรเทาอาการ ภาวะไตวายเรื้อรังไม่สามารถหยุดได้ด้วยตัวเลือกการรักษาปัจจุบัน โอกาสเดียวของการรักษาที่สมบูรณ์คือการปลูกถ่ายไต มากกว่าร้อยละสิบของผู้ที่ได้รับผลกระทบการวินิจฉัยจะทำก็ต่อเมื่อมีภาวะไตวายอยู่แล้ว
มีทางเลือกในการรักษาหลายวิธีเช่นการบำบัดทดแทนไตหลังจากเริ่มมีอาการไตวาย ตัวเลือกการฟอกเลือด ได้แก่ การฟอกเลือดและการล้างไตทางช่องท้อง ขั้นตอนการฟอกเลือดทั้งหมดเป็นขั้นตอนการฟอกเลือดที่มีจุดมุ่งหมายเพื่อทดแทนการฟอกเลือดและการขับสารพิษของไต การฟอกเลือดเป็นขั้นตอนนอกร่างกายและเกิดขึ้นภายนอกร่างกายของคุณเอง
ในทางกลับกันการล้างไตทางช่องท้องเป็นขั้นตอนภายในและใช้ภายในร่างกายของผู้ป่วย ในอดีตมักใช้เป็นวิธีบำบัดทดแทนไต ในระยะยาวการฟอกไตไม่สามารถแทนที่ไตที่ทำงานได้ ดังนั้นไม่ช้าก็เร็วไตวายระยะสุดท้ายจะต้องได้รับการปลูกถ่ายไตเสมอ อาจเป็นการปลูกถ่ายไตโดยญาติหรือการปลูกถ่ายไตที่เสียชีวิต
ปัจจุบันพบไตของผู้บริจาคที่เหมาะสมบ่อยขึ้นกว่าเดิมเนื่องจากรายชื่อการปลูกถ่ายไม่ได้ จำกัด เฉพาะในเยอรมนีอีกต่อไป แต่หมายถึงสหภาพยุโรปทั้งหมด การวิจัยยังมุ่งเน้นไปที่การพัฒนาการรักษาด้วยยาสำหรับผู้ป่วยโรคไต ในอนาคตอันใกล้อาจเป็นไปได้ที่จะชะลอการเกิดไตวายด้วยยา
Outlook และการคาดการณ์
โดยทั่วไปการพยากรณ์โรคสำหรับผู้ที่ได้รับผลกระทบนั้นค่อนข้างไม่เอื้ออำนวย ในทุกรูปแบบของโรคไตวายระยะสุดท้ายมักเกิดขึ้นเมื่ออายุ 25 เป็นอย่างช้า การเกิดไตวายขั้นสูงสุดนี้ขึ้นอยู่กับความบกพร่องทางพันธุกรรมที่มีอยู่ เมื่อมีข้อบกพร่อง NPHP1 ไตมักจะล้มเหลวก่อนอายุ 25 ปี การพยากรณ์โรคไม่ค่อยดีนักเมื่อมีข้อบกพร่อง NPHP2 ในกรณีนี้ไตมักจะสูญเสียการทำงานก่อนคลอดหรือในช่วงปีแรกของชีวิต เมื่อมีข้อบกพร่อง NPHP3 ไตวายจะเริ่มโดยเฉลี่ยเมื่ออายุ 19 ปี จนถึงปัจจุบันมีข้อมูลการศึกษาที่มีความหมายไม่เพียงพอสำหรับข้อบกพร่องทางพันธุกรรม NPHP3 ถึง NPHP7 ดังนั้นผู้เชี่ยวชาญจึงไม่สามารถพยากรณ์โรคได้อย่างแม่นยำมากขึ้นเกี่ยวกับระยะเวลาของไตวาย
อย่างไรก็ตามภาวะไตวายไม่ใช่โทษประหารชีวิต การทำงานของไตสามารถแทนที่ได้ด้วยการฟอกไตจนกว่าผู้เชี่ยวชาญจะปลูกถ่ายอวัยวะของผู้บริจาคที่เหมาะสมได้ อย่างไรก็ตามระยะเวลารอก่อนรับไตผู้บริจาคอาจนานมากเนื่องจากมีผู้บริจาคไตน้อยเกินไป แม้จะฟอกไตไตวายก็ส่งผลต่อร่างกาย การสะสมของสารปัสสาวะมักส่งผลให้มีอาการคันและผิวเหลืองเพิ่มขึ้น หากปล่อยทิ้งไว้โดยไม่ได้รับการรักษาโรคไตจะนำไปสู่ภาวะไตวายเรื้อรังที่เกิดขึ้นก่อนหน้านี้มาก
การป้องกัน
เนื่องจากโรคไตเป็นโรคทางพันธุกรรมที่เกี่ยวข้องกับการกลายพันธุ์จึงไม่สามารถป้องกันโรคนี้ได้
aftercare
การรักษาตามอาการของโรคไตด้วยการปลูกถ่ายไตหมายถึงการดูแลผู้ป่วยตามปกติหลังการปลูกถ่ายอวัยวะ ในการรักษาผู้ป่วยในนอกจากการดูแลบาดแผลหลังทำแล้วยังมีการรักษาด้วยยา เพื่อให้ไตใหม่ได้รับการยอมรับจากร่างกายของตัวเองผู้รับอวัยวะจะต้องรับยากดภูมิคุ้มกันไปตลอดชีวิต
ระยะการพักฟื้นเป็นไปตามการเข้าพักของผู้ป่วยใน การติดตามผู้ป่วยนอกที่ตามมารวมถึงการตรวจค่าเลือดทุกสัปดาห์ในช่วงเริ่มต้น แต่อย่างน้อยทุกไตรมาส ใช้เพื่อตรวจสอบว่าไตทำงานและทำงานได้ดีหรือไม่ การตรวจทางรังสีวิทยาโดยใช้อัลตราซาวนด์ CT หรือ MRT ช่วยให้สามารถตรวจไตได้ การตรวจติดตามผลเหล่านี้มีความสำคัญเพื่อดูว่าไตถูกร่างกายปฏิเสธหรืออวัยวะนั้นอักเสบหรือไม่
หากผู้ที่ได้รับผลกระทบได้รับการรักษาด้วยการฟอกไตเนื่องจากไม่พบอวัยวะของผู้บริจาคที่เหมาะสมจะต้องปฏิบัติตามกฎระเบียบที่ถูกสุขอนามัย ด้วยวิธีนี้เท่านั้นที่สามารถฟอกไตซึ่งดำเนินการผ่านทางช่องทางแยก (ช่องทวารหนัก) ดำเนินการโดยไม่มีภาวะแทรกซ้อน หลังจากการฟอกเลือดแล้วผู้ป่วยควรรับประทานอาหารระหว่างการฟอกเลือดปกติ การบริโภคโพแทสเซียมฟอสเฟตและเกลือจะต้องอยู่ในระดับต่ำ ในทางกลับกันโปรตีนควรได้รับในปริมาณที่เพียงพอผ่านอาหาร
คุณสามารถทำเองได้
หากได้รับการวินิจฉัยว่าเป็นโรคไตผู้ที่เกี่ยวข้องจะต้องไปพบแพทย์ก่อน จากนั้นสามารถใช้มาตรการด้านอาหารที่หลากหลายเพื่อบรรเทาอาการและอาการของโรคได้
ก่อนอื่นสิ่งสำคัญคือต้องรับประทานอาหารที่อ่อนโยนซึ่งอาจรวมถึงผักดิบอาหารที่มีเกลือต่ำน้ำผลไม้และน้ำแร่ ควรจัดทำแผนโภชนาการร่วมกับนักโภชนาการเพื่อให้ไตสามารถปรับตัวได้อย่างเหมาะสมที่สุด หากเกิดภาวะแทรกซ้อนต้องแจ้งให้แพทย์ทราบ หากสงสัยว่าไตวายควรโทรติดต่อศูนย์บริการฉุกเฉิน หากเกิดอาการปวดไตกะทันหันแพทย์จะต้องเปิดใช้งาน ไตอาจก่อตัวขึ้นซึ่งต้องได้รับการรักษาพยาบาล
ผู้ป่วยควรออกกำลังกายให้เพียงพอ การออกกำลังกายในระดับปานกลางซึ่งช่วยลดความเครียดในไตช่วยฟื้นฟูโดยการเสริมสร้างระบบภูมิคุ้มกันและส่งเสริมการย่อยอาหาร เนื่องจากเป็นโรคทางพันธุกรรมผู้ที่ได้รับผลกระทบควรได้รับการทดสอบทางพันธุกรรมที่จำเป็นในระหว่างตั้งครรภ์ การให้คำปรึกษาทางพันธุกรรมให้ข้อมูลเกี่ยวกับความเสี่ยง

.jpg)
.jpg)





.jpg)